Mans ceļš uz Ironman 70.3 Tallinā 2025. gada 24. augustā — ārsta skatījums uz veselību, izturību un cilvēka potenciālu

2025. gada 24. augustā piedalījos Ironman 70.3 Tallinā — izaicinājumā, kas kļuva par vienu no personīgi un profesionāli nozīmīgākajiem notikumiem manā dzīvē. Kā ārsts un Dr. Rumbas privātprakses vadītājs šo pieredzi uztvēru ne tikai kā sportisku mērķi, bet kā veselības vēstījumu sabiedrībai: kustība ir zāles, kas pieejamas ikvienam.
Šī gada laikā piedalījos arī Liepājas triatlonā (olimpiskā distance) un Smiltenes triatlonā (sprinta distance), aizvadot vairākus mēnešus strukturētu, disciplinētu treniņu — tā bija praktiska un emocionāla gatavošanās lielajam startam.
Peldēšana — 1.9 km aukstajos Baltijas jūras ūdeņosSacensības sākās ar peldējumu Baltijas jūras līcī. Agrā svētdienas rītā gaiss bija atdzisi līdz 11C, ūdens bija auksts, bet adrenalīns un koncentrēšanās ātri palīdzēja iejusties ritmā. Distanci 1.9 km veicu apmēram 35 minūtēs, kas deva stabilu startu turpmākajiem posmiem. Peldēšana tādā pūlī kopā ar tūkstoti citu cilvēku bija milzīgs piedzīvojums.
Riteņbraukšana — 90 km ar vidējo ātrumu >36 km/h
Velo etaps Tallinā bija mans spēka posms. Izdevās turēt vidējo ātrumu virs 36 km/h, saglabājot stabilu ~200 W jaudu, regulāri uzņemot šķidrumu un kalorijas. Šī disciplīna prasa gan muskuļu izturību, gan vielmaiņas adaptāciju enerģijas nodrošināšanai, gan koncentrēšanos un turēšanos pie izveidotā plāna. Šoreiz operācija noritēja precīzi pēc plāna!
Milzīgs paldies Canyon par lielisko velosipēdu un veloservisiem, kas palīdzēja ar tehnikas sagatavošanu un velouzsēdes regulējumiem.
Skrējiens – ātrākais pusmaratons manā dzīvē
Skriešana allaž bijusi mana visizaicinošākā disciplīna. Tomēr šoreiz izdevās pārspēt sevi – pusmaratonu (21.1 km) noskrēju 1 stundā un 39 minūtēs, kas ir mans līdz šim ātrākais rezultāts. Ņetot vērā to, ka tā ir pēdējā no trim disciplīnām, un nogurums ar katru stundu uzkrājas, skriešanā ļoti liela nozīme ir mentālai izturībai, spējai paciest nogurumu un sāpes, un tuvinieku atbalstam trases malā. Tas man ļoti palīdzēja turēt tempu un sasniegt uzstādīto mērķi.
Kopējais Ironman 70.3 Tallinas laiks:
4:55:28
Cienījams rezultāts amatierim un pierādījums tam, ka sistemātiski treniņi un cītīgs darbs nes augļus
Kāpēc tas ir svarīgi man kā ārstam?
Kā ārsts es ikdienā redzu cilvēkus, kuri nav pienācīgi ieguldījuši savā veselībā vai nav tikuši pienācīgi informēti par to, cik lielā mērā veselību var uzlabot un saglabāt ar vienkāršiem bezmaksas paradumiem. Ir būtiski kustēties, justies labi savā ķermenī un uzturēt sevi formā. Šis triatlona piedzīvojums nebija tikai sacensības - tas ir stāsts par veselību un ilgmūžību.
Zinātne skaidri rāda:
-
regulāras fiziskās aktivitātes uzlabo sirds un asinsvadu sistāmas veselību,
-
treniņi būtiski palielina VO₂max,
-
VO₂max ir viens no spēcīgākajiem dzīves ilguma prognozētājiem,
-
sportošana mazina risku saslimt ar sirds, asinsvadu un onkoloģiskām slimībām,
-
kustība uzlabo psihisko veselību un dzīves kvalitāti.
Tieši tādēļ šo startu uzskatu arī par profesionālu vēstījumu sabiedrībai:
rūpējieties par savu veselību tagad, un dzīve atmaksās ar procentiem.
Mans slodzes tests Latvijas Olimpiskajā vienībā

Lai startētu droši un efektīvi, veicu kardiopulmonālo slodzes testu ar gāzu analīzi Latvijas Olimpiskajā vienībā.
Šis tests palīdz:
-
noteikt VO₂max,
-
novērtēt sirds un elpošanas sistēmas stāvokli,
-
precīzi plānot treniņu intensitātes,
-
uzraudzīt progresu.
Paldies Latvijas Olimpiskajai vienībai par profesionālo pieeju un atbalstu.
Pateicības — jo sportā viens nav karotājs
Liels paldies:
-
manam trenerim Mārtiņam – par gudru, pacietīgu un mērķtiecīgu vadību,
-
manai draudzenei Lienei – par atbalstu, sapratni un motivāciju,
-
Krišjānim un Vladimiram – par kopīgajiem peldējumiem, braucieniem un iedvesmu,
-
ģimenei un draugiem,
-
fizioterapeitei Kristīnei (Kustību telpa) – par kustību kvalitātes uzturēšanu un traumu prevenciju,
-
Canyon un veloservisiem – par superīgo velo, aksesuāriem un servisu,
-
Garmin – par sporta tehniku, jaudas mērītājiem un datiem,
-
Latvijas Olimpiskajai vienībai – par slodzes testu un ehokardiogrāfiju
Aicinājums sabiedrībai un maniem pacientiem
Jums nav jāsacenšas Ironman sacensībās.
Taču jūs varat:
-
vairāk staigāt,
-
regulāri kustēties,
-
nesmēķēt,
-
uzturēt veselīgu miegu,
-
pārbaudīt savu veselību,
-
izvirzīt sev sasniedzamus mērķus.
Kustība un sports ir panacejai tuvākās zāles. Un tās ir pieejamas ikvienam.
Noslēgumā
Ironman 70.3 Tallinā bija ne tikai sacensības. Tas bija stāsts par veselību, disciplīnu, komandas darbu un ticību sev.
Es turpināšu trenēties un turpināšu iedvesmot cilvēkus — savus pacientus, draugus un ikvienu, kurš vēlas sākt.
Ja vēlies uzzināt vairāk vai spert pirmo soli veselīgākā dzīvē – Dr. Rumbas privātprakse ir atvērta.
VO2 max – izdzīvo izturīgākais. Burtiski.
Jebkurš cilvēks, kurš sasniedzis zināmu vecumu ir dzirdējis par asinsspiedienu, holesterīna līmeni un glikozes līmeni asinīs. Tomēr tikai retais, kurš nav saistīts ar sportu, ikdienā nelieto sporta pulksteni vai nepiedalās triatlona sacensībās, ir dzirdējis par VO2 max rādītāju. Tas izklausās saistoši tikai nopietniem atlētiem un noteikti ne cilvēkiem gados. Realitāte ir krietni atšķirīga. Šis ir spēcīgākais dzīvildzi ietekmējošais faktors, kuru ikviens cilvēks var uzlabot ar savu rīcību. Tas ir cieši saistīts gan visu cēloņu mirstību (risks šobrīd nomirt no jebkura cēloņa), gan ar dažādu slimību specifisko mirstību. No tā izriet ideja, ka katram cilvēkam būtu vērtīgi un praktiski noderīgi zināt savu VO2 max.
Kas ir VO2 max?
VO₂ max ir maksimālais
skābekļa daudzums, ko organisms spēj uzņemt, transportēt un izmantot
intensīvas slodzes laikā. To parasti izsaka mililitros skābekļa uz vienu kg
ķermeņa svara minūtes laikā [
Kas notiek cilvēka ķermenī
regulāri nodarbojoties ar fiziskām aktivitātēm? Īsumā – ļoti daudz kas labs. Palielinās
sirds izsviede un jaunu asinsvadu veidošanās skeleta muskulatūrā, pieaug
mitohondriju blīvums un to funkcija muskuļos, uzlabojas muskuļu šķiedru spēja
uzņemt un izmantot skābekli enerģijas ieguvei u.c. fizioloģiskas pārmaiņas [
Kādas ir VO2max “normālās” vērtības?
VO2 max vērtības līdzīgi kā
daudzi citi parametri starp cilvēkiem būtiski atšķiras. Apmēram puse no šīs
atšķirības atkarīga no ģenētikas. Savukārt otru pusi nosaka galvenokārt mūsu
pašu aktivitāte un rīcība. Normas būtiski (apmēram 10 ml/kg/min) atšķiras
trenētiem un netrenētiem indivīdiem [

(Kaminsky LA et al., Mayo Clin Proc. 2022.)
Ko cilvēkam dod augstāks VO2 max rādītājs?
Īsumā labāks VO2 max cilvēkam dod dzīvi. Gadus. Pieredzes un atmiņas. Kvalitāti. Palielinoties VO2 max par 3,5 ml/kg/min samazinās cilvēka risks nomirt no jebkura cēloņa par 13 % un risks piedzīvot infarktu vai insultu par 15 % [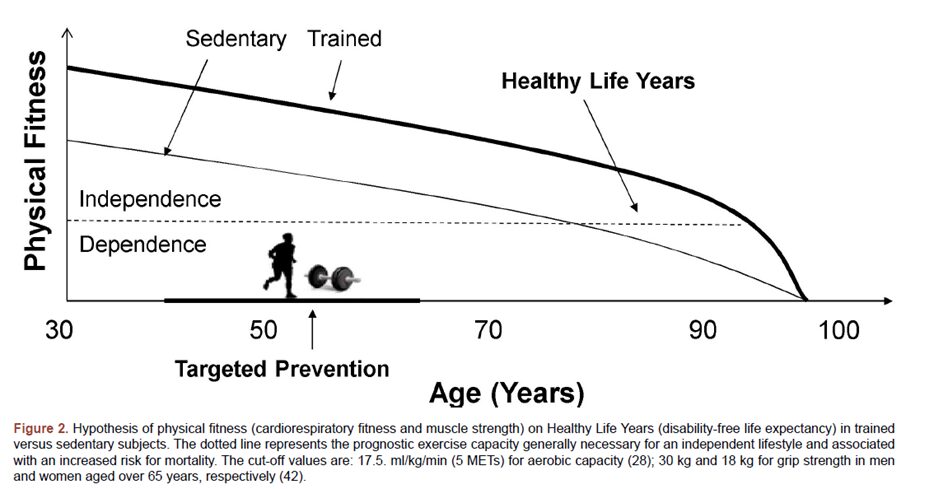
(Strasser B, Burtscher2 M. 505 Survival of the Fittest: VO 2 Max, a Key Predictor of Longevity?; 1996.)
Nereti medicīnā un veselības
aprūpē runājam par dažādām intervencēm, kas var palielināt vai samazināt kāda
iznākuma iespēju par dažiem procentiem. Vai tie būtu uztura bagātinātāji,
medikamenti, procedūras vai operācijas, bieži efekts ir statistiski pierādāms,
bet reālajā dzīvē maz jūtams. Faktori, kas rada “kā diena pret nakti” izmaiņas
ir reti sastopami. Viens no tādiem ir kardiorespiratorā rezerve jeb VO2 max.
Piemēram, smēķēšana ir saistīta ar 41% augstāku visu cēloņu mirstības risku. Otrā
tipa cukura diabēts ar 40 % augstāku risku. Būšana to cilvēku vidū, kuriem ir zemākais
VO2 max rādītājs, salīdzinot ar izturīgākajiem 2,5 % palielina visu cēloņu
mirstības risku par 404 %. Pat salīdzinot ar otru vājāko grupu, risks
nomirt no jebkura cēloņa ir par 95 % augstāks esot zemākajā VO2 max grupā [
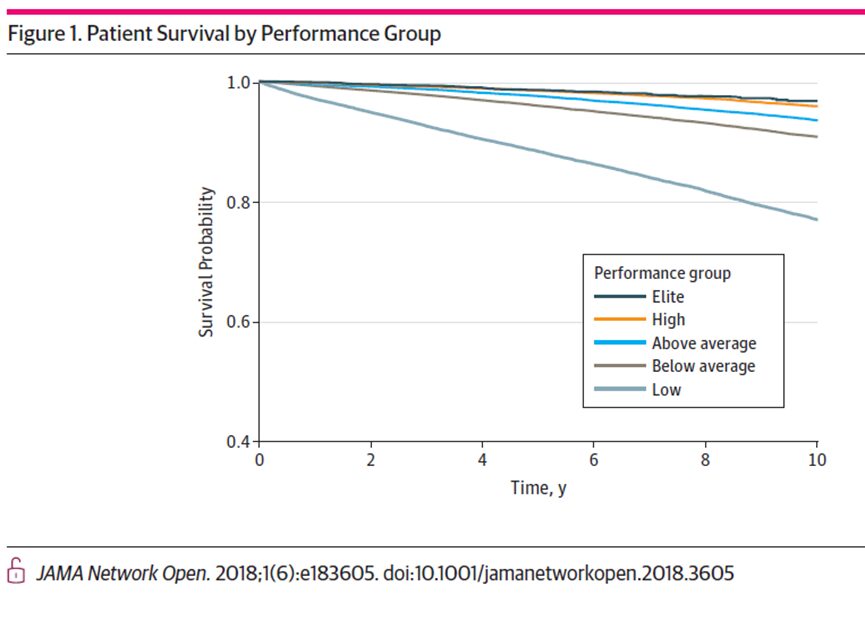
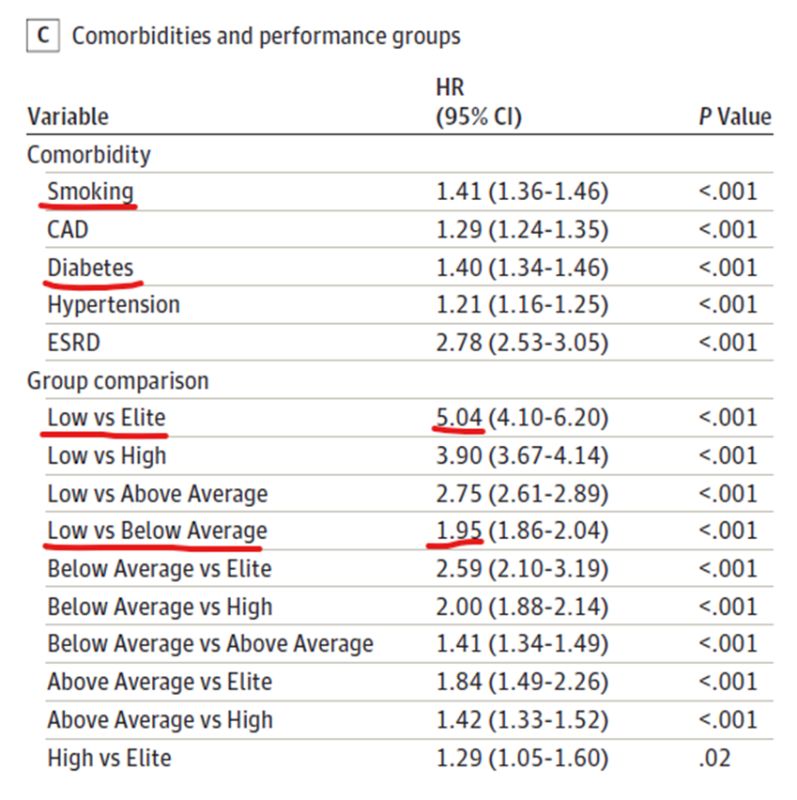
(Mandsager K, Harb S, Cremer P, Phelan D, Nissen SE, Jaber W. Association of Cardiorespiratory Fitness With Long-term Mortality Among Adults Undergoing Exercise Treadmill Testing. JAMA Netw Open. 2018 Oct 5;1(6):e183605. doi: 10.1001/jamanetworkopen.2018.3605. PMID: 30646252; PMCID: PMC6324439.)
Kā noteikt VO2 max rādītāju?
Maksimālo skābekļa patēriņu (VO2 max)
visprecīzāk nosaka maksimāls kardiopulmonālais slodzes tests ar gāzu analīzi sporta
vai klīniskajā laboratorijā – tas tieši mēra skābekļa uzņemšanu elpceļos līdz
izsīkumam un tiek uzskatīts par “zelta standartu” kardiorespiratorās slodzes
tolerances un VO2 max noteikšanā gan pacientiem, gan sportistiem [
Secinājums
Spēcīgākais dzīvildzes prognozes rādītājs, kas šobrīd ir zināms, ir VO2 max. Tā vietā, lai drudžaini diskutētu par uztura bagātinātājiem, dažādu diētu niansēm, analīžu rezultātiem nanomolos vai to, kādas pH vērtības ūdeni lietot ikdienā, katram no mums būtu daudz vērtīgāk uzzināt savu VO2 max. Un strādāt pie tā, lai to palielinātu. Tas piedod gadus cilvēka dzīvei un dzīvi šiem gadiem.
Atsauces
1. Srivastava
S, Tamrakar S, Nallathambi N, Vrindavanam SA, Prasad R, Kothari R. Assessment
of Maximal Oxygen Uptake (VO2 Max) in Athletes and Nonathletes Assessed in
Sports Physiology Laboratory. Cureus. Published online May 26, 2024.
doi:10.7759/cureus.61124
2. Strasser B, Burtscher2 M. 505 Survival of the Fittest: VO 2 Max, a Key Predictor of Longevity?; 1996.
3. Lang JJ, Prince SA, Merucci K, et al. Cardiorespiratory fitness is a strong and consistent predictor of morbidity and mortality among adults: an overview of meta-analyses representing over 20.9 million observations from 199 unique cohort studies. Br J Sports Med.BMJ Publishing Group. 2024;58(10):556-566. doi:10.1136/bjsports-2023-107849
4. Kaminsky LA, Arena R, Myers J. Reference standards for cardiorespiratory fitness measured with cardiopulmonary exercise testing data from the fitness registry and the importance of exercise national database. Mayo Clin Proc. 2015;90(11):1515-1523. doi:10.1016/j.mayocp.2015.07.026
5. Kodama S, Saito K, Tanaka S, et al. Cardiorespiratory Fitness as a Quantitative Predictor of All-Cause Mortality and Cardiovascular Events in Healthy Men and Women A Meta-Analysis. www.jamaarchivescme.com
6. Amaro-Gahete FJ, De-La-O A, Jurado-Fasoli L, et al. Changes in physical fitness after 12 weeks of structured concurrent exercise training, high intensity interval training, or whole-body electromyostimulation training in sedentary middle-aged adults: A randomized controlled trial. Front Physiol. 2019;10(APR). doi:10.3389/fphys.2019.00451
7. Peel JB, Sui X, Adams SA, HIbert JR, Hardin JW, Blair SN. A prospective study of cardiorespiratory fitness and breast cancer mortality. Med Sci Sports Exerc. 2009;41(4):742-748. doi:10.1249/MSS.0b013e31818edac7
8. Kunutsor SK, Kaminsky LA, Lehoczki A, Laukkanen JA. Unraveling the link between cardiorespiratory fitness and cancer: a state-of-the-art review. Geroscience.Springer Science and Business Media Deutschland GmbH. 2024;46(6):5559-5585. doi:10.1007/s11357-024-01222-z
9. Ekblom-Bak E, Bojsen-Møller E, Wallin P, et al. Association Between Cardiorespiratory Fitness and Cancer Incidence and Cancer-Specific Mortality of Colon, Lung, and Prostate Cancer Among Swedish Men. JAMA Netw Open. 2023;6(6):E2321102. doi:10.1001/jamanetworkopen.2023.21102
10. Mandsager K, Harb S, Cremer P, Phelan D, Nissen SE, Jaber W. Association of Cardiorespiratory Fitness With Long-term Mortality Among Adults Undergoing Exercise Treadmill Testing. JAMA Netw Open. 2018;1(6):e183605. doi:10.1001/jamanetworkopen.2018.3605
11. Harber MP, Myers J, Bonikowske AR, et al. Assessing cardiorespiratory fitness in clinical and community settings: Lessons and advancements in the 100th year anniversary of VO2max. Prog Cardiovasc Dis.W.B. Saunders. 2024;83:36-42. doi:10.1016/j.pcad.2024.02.009
12. Dugas MO, Paradis-Deschênes P, Simard L, Chevrette T, Blackburn P, Lavallière M. Comparison of VO2max Estimations for Maximal and Submaximal Exercise Tests in Apparently Healthy Adults. Sports. 2023;11(12). doi:10.3390/sports11120235
13. Carrier B, Helm MM, Cruz K, Barrios B, Navalta JW. Validation of Aerobic Capacity (VO2max) and Lactate Threshold in Wearable Technology for Athletic Populations. Technologies (Basel). 2023;11(3). doi:10.3390/technologies11030071
Tava rīta kafija. Veselības riski un ieguvumi

Kā tad īsti ir ar kafiju? Jādzer, nav jādzer, kam un cik daudz? Pirms sākam uzskaitīt kafijas lietošanas pozitīvo un negatīvo ietekmi uz veselību, jāsaprot dažas pamata patiesības.
Informācija par kafijas ietekmi uz veselību nāk no observācijas jeb novērojumu pētījumiem, kuri NEVAR noteikt kāda faktora un iznākuma cēloņsakarību. Respektīvi tas, ka kafijas lietotāju grupā cilvēkiem ir labāki vai sliktāki veselības rādītāji, vēl nenozīmē, ka šī rezultāta cēlonis ir kafija. Šis ir liels ierobežojums visiem novērojumu pētījumiem. Tomēr kafijas sakarā novērotie veselības efekti sastopami dažādās pasaules vietās un dažādās kultūrās. Tas runā par labu tam, ka novērotie efekti varētu tikt saistīti ar kafiju, nevis citiem faktoriem.
Ļoti svarīgi kafijas kontekstā ir tas, par kādu devu jeb apjomu ir runa. Kāds var patērēt 1 tasi kafijas, cits 6 vai vairāk dienā. Līdzīgi kā citām bioloģiski aktīvām vielām, arī kafijai efektu lielā mērā nosaka daudzums.
Svarīgi ir nošķirt jēdzienu “kafija” no jēdziena “kofeīns”. Kafijā ir vairāki simti aktīvo vielu, un kofeīns ir tikai viena no tām. Kofeīns ir ārkārtīgi plaši sastopams augos un dārzeņos, tikai parasti nelielos apjomos, un tam ir nozīmīga loma dabā, par kuru daudz labāk izstāstīs biškopji.
Kofeīna saturs kafijā var būtiski atšķirties atkarībā no kafijas veida, grauzdēšanas un pagatavošanas metodes. Turklāt kafijas vielmaiņa starp dažādiem cilvēkiem atšķiras. Ir cilvēki, kuri strauji metabolizē jeb pārstrādā kafiju, kā arī tādi, kuru organisms to dara krietni lēnāk. Arī šis kaut kādā mērā ietekmē kafijas efektu. Tomēr pat neskatoties uz kafijas metabolisma īpatnībām, palielinoties kafijas patēriņam tās radītie efekti kļūst izteiktāki.
Jebkas, kas traucē un pasliktina cilvēka miegu, kaitē un pasliktina cilvēka veselību. Tik vienkārši. Jebkurš dzēriens vai ēdiens, kura dēļ tiek traucēts miegs, summā izrādīsies kaitīgs, neskatoties uz nekādiem labumiem, ko tas teorētiski nodrošina. Tāpēc jāpārliecinās, ka kafijas dzeršana netraucē miegam. Kofeīna pusizvades periods ir 3–5 stundas. Tas nozīmē, ka pat pēc 10h no lietošanas, cilvēka organismā kofeīns var saglabāties nozīmīgā apjomā un ietekmēt miegu. Praksē tas nozīmē to, ka nav ieteicams lietot kofeīnu saturošus produktus 8–10h pirms miega. Tātad lietot dienas pirmajā pusē.
Kafija, līdzīgi kā gandrīz visi augu valsts produktu, satur veselīgas vielas, sauktas par polifenoliem. Lielākajai daļai pieaugušo kafija nodrošina 40 % no ikdienā uzņemtajiem polifenoliem. Tie, kombinācijā ar kofeīnu, arī nodrošina kafijas pozitīvos veselības efektus. Šajā ziņā dzert kafiju ir līdzīgi kā apēst vēl vienu veselīgu dārzeni dienā. Domājiet par kafiju kā par brokoļiem, ja tas palīdz.
Ieguvumi
Fiziskais sniegums
Kofeīns uzlabo fizisko sniegumu gan iepriekš trenētiem, gan netrenētiem cilvēkiem. Aerobajos izturības (endurance) treniņos vislabāk izpaužas kofeīna efektivitāte sportiskā snieguma uzlabošanā, tomēr arī cita veida treniņos konstatēti uzlabojumi kofeīna lietotājiem.
Kofeīns, lietojot to drošās devās (1-3mg/kg ķermeņa svara vienā lietošanas reizē), būtiski uzlabo kognitīvo veiktspēju, samazina reakcijas laiku, uzlabo uzmanības spējas un možumu.
Kardiovaskulārā sistēma
Salīdzinot ar kafijas nelietotājiem, tiem, kuri lieto 3–4 kafijas tasītes dienā (120ml vienā krūzē), konstatēta zemāka visu cēloņu mirstība par 17 % (RR 0.83), kā arī kardiovaskulārā mirstība par 19 % (RR 0.81), sirds asinsvadu slimību izplatība par 15 % (RR 0.85) un mirstība no insulta par 30 % (RR 0.7).
Aknu veselība
Kafijas lietotājiem, salīdzinot ar tiem, kuri kafiju nedzer, konstatēts 29 % zemāks risks ne-alkohola taukainās aknu slimības attīstībai (RR 0.71), kā arī 39 % zemāks aknu cirozes risks (RR 0.61).
2. tipa cukura diabēts
Salīdzinot zemu un augstu kafijas patēriņu, konstatēta 30 % (RR 0.7) zemāka saslimstība ar 2. tipa cukura diabētu cilvēkiem, kuru kafijas patēriņš vērtējams kā augsts. Turklāt cukura diabēta sakarā tendence ir lineāra – jo vairāk tasītes patērē, jo mazāk slimo ar 2. tipa cukura diabētu.
Neiroloģiskās slimības
Kafijas lietošana uzturā ir saistīta ar zemāku Pārkinsona slimības risku, kā arī būtiski zemāku Alcheimera slimības risku – 27 % (RR 0.73).
Vēzis
Salīdzinot augstu versus zemu kafijas patēriņu, augsta patēriņa grupā jebkura vēža risks ir par 18 % zemāks (RR 0.82). Visnozīmīgākais riska samazinājums vērojams aknu vēža ziņā – 50 % zemāks risks lietojot 5–6 tasītes dienā (RR 0.5). Turklāt tiem, kuri pamanās izdzert 8 tasītes dienā, risks ir 66 % zemāks (RR 0.34). Arī leikēmijas risks (RR 0.63), mutes dobuma vēža (RR 0.69), un melanomas riski ir būtiski zemāki. Melanomas risks samazinās par 24 % (RR 0.76), lietojot 6 tasītes dienā. Arī endometrija vēža risks sievietēm, kuras lieto 3–4 tasītes dienā, ir būtiski zemāks – par 22 % (RR 0.78).
Asinsspiediens
Cilvēkus parasti satrauc kafijas ietekme uz asinsspiedienu, jo pastāv uzskats, ka kafijas lietošana palielina asinsspiedienu. Jāpiebilst, ka kafijas efekts uz konkrēto cilvēku ir individuāls un atkarīgs gan no devas, gan lietošanas biežuma. Tāpēc katram pašam ir jāsaprot, kādas ir konkrētā indivīda asinsspiediena izmaiņas, lietojot kafiju. Tomēr nesen publicētā pētījumā, kurā apkopoti 12 kohortu un 13 šķērsgriezuma pētījumi, secināts sekojošais – augstāks kafijas patēriņš saistāms ar vismaz 7 % asinsspiediena samazinājumu. Galvenais, ko es no šī secinātu – nav pārliecinošu norāžu, ka kafijas lietošana pasliktina asinsspiedienu vispārējā populācijā.
Trūkumi
Lipīdu līmenis
Kafijas patēriņš saistāms ar nelielu kopējā holesterīna līmeņa palielinājumu (par 0.19 mmol/l), kā arī zema blīvuma lipoproteīnu holesterīna (ZBLH) palielināšanos par 0.14 mmol/L. Šīs izmaiņas nav vērojamas cilvēkiem, kuri lieto filtrētu kafiju.
Kaulu lūzumu
Sievietēm, kuru kafijas patēriņš ir augsts, konstatēts augstāks lūzumu risks, par 14 % (RR 1.14) nekā zema patēriņa grupā.
Risks grūtniecēm
Sekot līdzi kafijas patēriņam īpaši svarīgi ir grūtniecēm, jo grūtniecības laikā konstatēts palielināts priekšlaicīgu dzemdību (OR 1.2), zema dzimšanas svara (OR 1.31) un aborta risks (OR 1.46), lietojot kafiju lielos daudzumos, parasti >6 tasītes dienā. Tāpēc grūtniecības laikā iesaka limitēt kofeīna patēriņu līdz 200–300 mg/dienā (2–3 tasītes dienā).
Secinājums
Ņemot vērā lielāko daļu veikto pētījumu, jāsecina, ka kafijas patērēšana saprātīgā apjomā, kas lielākai daļai cilvēku nozīmē 3-4 tasītes dienā, ir saistīta ar labākiem veselības rādītājiem un zemāku saslimstību un mirstību no dažādām saslimšanām. Uzmanīties vajadzētu cilvēkiem, kuri slikti metabolizē kofeīnu un subjektīvi izjūt izteikti negatīvu efektu uz sirdsdarbību, pašsajūtu, trauksmes sajūtu un citas nevēlamas reakcijas, kā arī grūtniecēm un sievietēm ar palielinātu osteoporozes un lūzumu risku.
Avoti
Kolb H, Kempf K, Martin S. Health Effects of Coffee: Mechanism Unraveled? Nutrients. 2020; 12(6):1842. https://doi.org/10.3390/nu12061842
Guest, N.S., VanDusseldorp, T.A., Nelson, M.T. et al. International society of sports nutrition position stand: caffeine and exercise performance. J Int Soc Sports Nutr 18, 1 (2021). https://doi.org/10.1186/s12970-020-00383-4
Poole R, Kennedy OJ, Roderick P, Fallowfield JA, Hayes PC, Parkes J. Coffee consumption and health: umbrella review of meta-analyses of multiple health outcomes [published correction appears in BMJ. 2018 Jan 12;360:k194]. BMJ. 2017;359:j5024. Published 2017 Nov 22. doi:10.1136/bmj.j5024
Di Maso M, Boffetta P, Negri E, La Vecchia C, Bravi F. Caffeinated Coffee Consumption and Health Outcomes in the US Population: A Dose-Response Meta-Analysis and Estimation of Disease Cases and Deaths Avoided. Adv Nutr. 2021;12(4):1160-1176. doi:10.1093/advances/nmaa177
Haghighatdoost F, Hajihashemi P, de Sousa Romeiro AM, Mohammadifard N, Sarrafzadegan N, de Oliveira C, Silveira EA. Coffee Consumption and Risk of Hypertension in Adults: Systematic Review and Meta-Analysis. Nutrients. 2023; 15(13):3060. https://doi.org/10.3390/nu15133060
Īsumā par aterosklerozi
Es un mans mērķis
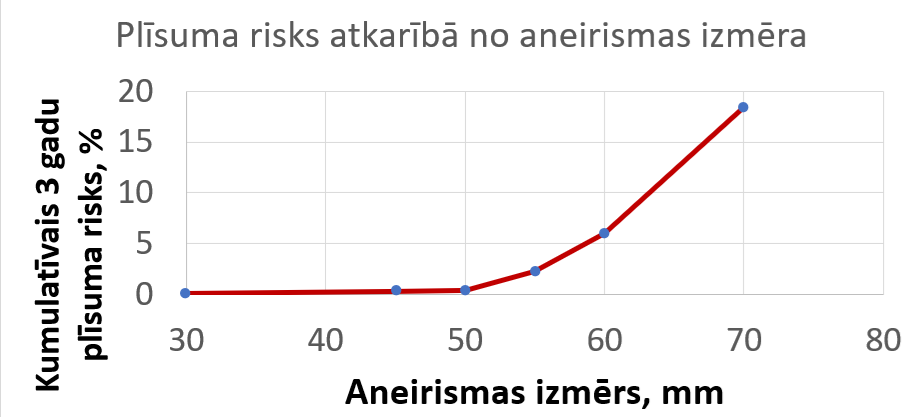
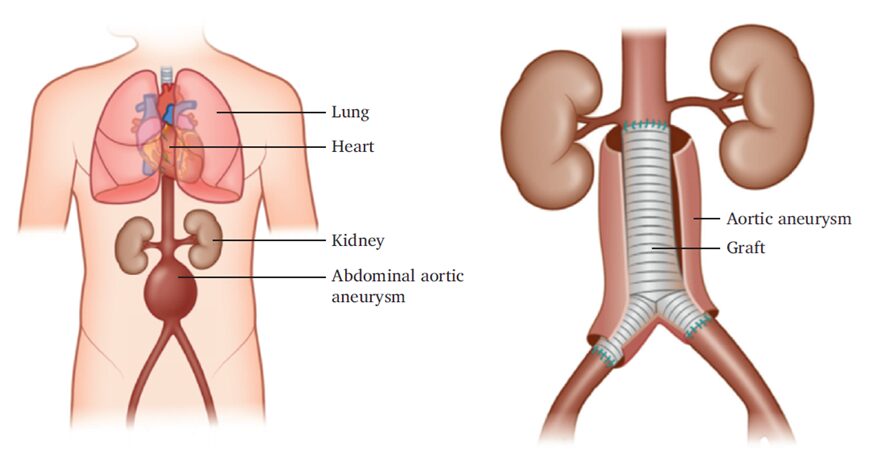
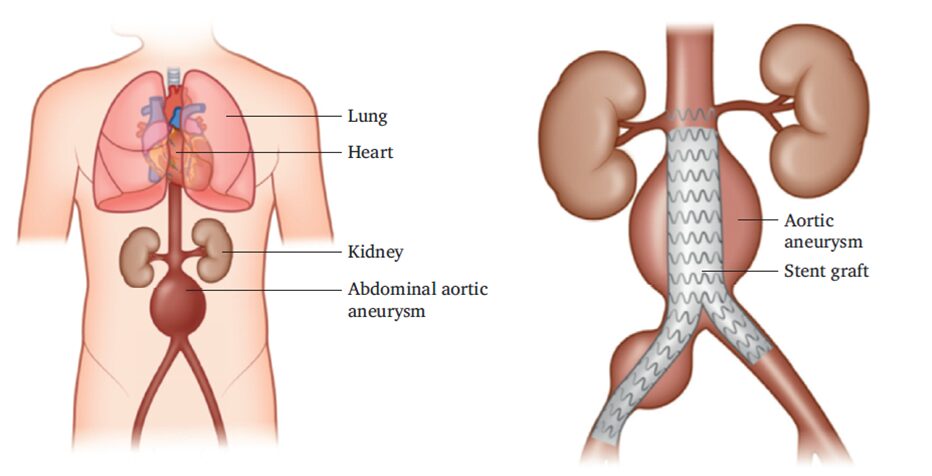
Vēdera aortas aneirisma – sūdzības nerada, līdz nogalina
Kompresijas zeķes – ai, jel manu vieglu kāju
Ievads
Kompresijas zeķes ir pieguļošas, visbiežāk ceļa garuma zeķes, kuras tiek lietotas gan medicīnā, gan ikdienas situācijās, lai uzlabotu dzīves kvalitāti un mazinātu dažādu nepatīkamu notikumu risku. Tās visbiežāk nodrošina mainīgu spiedienu – augstāku potītes rajonā, zemāku ceļa rajonā, lai veicinātu asins plūsmu sirds virzienā. Kas kopīgs skriešanai, lidošanai, grūtniecībai un ilgstošai sēdēšanai/stāvēšanai? Visās šajās situācijās var būtiski noderēt kompresijas zeķes. No tūskas un noguruma līdz trombozei lidojuma laikā, kompresijas zeķes ir līdzeklis, par kuru cilvēkiem vajadzētu zināt vairāk un tās lietot. Nenožēlosiet!
Kompresijas zeķes, strādājot tandēmā ar kāju muskulatūru, uzlabo atteci no kāju vēnām virzienā uz sirdi, tādā veidā mazinot vēnu trombozes risku, šķidruma uzkrāšanos kājās, tūsku, diskomfortu, kā arī mazina varikozu vēnu paplašināšanos laika gaitā.

Smaga piezemēšanās jeb tromboze lidojuma laikā
Kompresijas zeķes ir viens no labākajiem veidiem kā nodrošināties, lai lidojuma laikā vēnās neizveidojas trombi. Pārāk maz cilvēku zina un izmanto šo efektīvo līdzekli riska mazināšanai. Liela apjoma pētījuma rezultāti norāda uz to, ka, valkājot kompresijas zeķes, dziļo vēnu trombozes risku lidojuma laikā var būtiski samazināt [1]. Iedomājies, ka stjuarte, kāpjot lidmašīnā, tev teiktu, ka risks dziļo vēnu trombozei lidojuma laikā ir 3 pret 100. Lidojums uzreiz kļūst mazāk patīkams – neatkarīgi no pasūtītās maltītes. Tomēr, lietojot zeķes, šo risku var samazināt 10 reizes, tātad risks kļūst 3 pret 1000. Noteikti ir vērts apsvērt šādu līdzekli, jo lieku risku nevajadzētu uzņemties nevienam, sevišķi saistībā ar aviāciju.
Grūtniecība
Grūtniecības laikā norisinās lielas pārmaiņas sievietes ķermenī un tā fizioloģijā. Viena no tām ir palielināts cirkulācijā esošā šķidruma daudzums, kā arī vēnu saslimšanu saasināšanās un venozo sūdzību pasliktināšanās. Tomēr lietojot kompresijas zeķes, arī grūtniecības laikā gan subjektīvo pašsajūtu, gan objektīvi izmērāmu tūsku kājās var mazināt. Pētījuma rezultāti liecina, ka grūtniecības laikā lietojot kompresijas zeķes kājas apkārtmērs pieaug vien par 3mm, tomēr bez kompresijas zeķēm par gandrīz 2cm [2]. Turklāt kompresijas zeķu grupā pacientes atzīmēja arī diskomforta mazināšanos. Kompresijas zeķes ir drošs un efektīvs līdzeklis, lai mazinātu tūsku un nodrošinātu iespējami labu pašsajūtu grūtniecības laikā.
Ilgstoša stāvēšana
Liela daļa cilvēku (arī es) darba laikā ilgstoši sēž vai stāv, un šī nepieciešamība nenāk par labu mūsu vēnām. Ilgstoši stāvot vai sēžot, tiek traucēta attece pa vēnām, tādā veidā veicinot tūsku un palielinot trombozes risku. Kādā pētījumā ar apsardzes darbiniekiem, kuri strādā 12h “uz kājām”, tika konstatēti būtiski labāki rezultāti tiem, kuri lietoja kompresijas zeķes. Valkājot parastas zeķes, darbinieki pieredzēja būtisku un ilglaicīgu muskuļu nogurumu (objektīvi mērīts ar speciālu aparatūru), kā arī kāju tilpuma palielināšanos (lasīt – tūsku) un subjektīvo sūdzību pasliktināšanos. Savukārt kompresijas zeķu grupā netika novērota neviena no iepriekš minētajām problēmām [3]. Neatkarīgi no tā – strādājat sēdošu darbu vai ilgstoši atrodaties vertikāli, kājas tūkst teju visiem, un šo tūsku var būtiski mazināt kompresijas zeķu lietošana.
Skrien tālāk un biežāk
Kompresijas zeķes ir pētītas arī sporta kontekstā, pamatā fokusējoties uz skriešanu (gan taku, gan standarta seguma). Šajā ziņā veikti daudzi pētījumi, kuru metodoloģija un mērāmie parametri atšķiras. Šeit pētījumu rezultāti variē no tādiem, kuros konstatēts būtisks uzlabojums līdz tādiem, kuros efekts nav konstatēts. Lielākajā daļā pētījumu secināts, ka būtiski uzlabojas atjaunošanās un mazinās muskuļu sāpes pēc fiziskas slodzes, ja tās laikā tiek lietotas kompresijas zeķes. Tas nozīmē, ka potenciāli var ātrāk atgūties no iepriekšējā treniņa un ķerties pie nākamā, kā arī darīt to ar mazākām sāpēm un diskomfortu. Papildus iepriekš minētajam, virknē pētījumu konstatēti atlētiskā snieguma uzlabojumi skriešanas un spēka treniņu laikā [4]. Turklāt arī nesportiski cilvēki var gūt labumu no kompresijas zeķēm. Kādā interesantā pētījumā tika iekļauti pieaugušie, kuri regulāri nesporto, un tika pētīts vai arī šai populācijas daļai kompresijas zeķes var palīdzēt. Konstatēts, ka 24h un 48h pēc tredmila (skrejceļa) vingrinājumiem nesportiskie dalībnieki izjuta būtiski mazāku nogurumu un ātrāk atjaunojās pēc slodzes. Šis var būt kā palīglīdzeklis, lai sportot negribētājus pastumtu pareizajā virzienā un lai uzsākt fiziskas aktivitātes būtu mazāk mokoši [5].
Kad valkāt?
Kompresijas zeķes parasti uzvelk dienas pirmajā pusē, kamēr kājas vēl nav satūkušas. Savukārt vakarā pirms gulēt iešanas tās velkt nost. Atrodoties horizontāli, spiediens vēnās ir zems un tūska kājās lielākoties neveidojas. Sevišķi ieteicams valkāt kompresijas zeķes visiem, kuru darbs ietver ilgstošu stāvēšanu, sēdēšanu, ir paredzēts garāks lidojums vai brauciens sēdus stāvoklī, kā arī grūtniecības laikā.
Kad nevalkāt?
Kompresijas zeķu lietošana ir droša un par ieteicama teju visiem cilvēkiem, jo lielākai daļai ir vismaz viens aspekts, kurā dzīves kvalitāti un komfortu var uzlabot kompresijas zeķes. Tomēr ir atsevišķas medicīniskas situācijas, kurā kompresijas zeķes nav vēlamas. Tās ir – smaga perifēro artēriju slimība ar samazinātu spiedienu kāju artērijās (PBI<0.6), smaga perifēra neiropātija ar jušanas traucējumiem kājās, smaga sastrēguma sirds mazspēja, zināma alerģija pret kādu no materiāliem.
Kur iegādāties kompresijas zeķes?
Lielākoties kvalitatīvas kompresijas zeķes var iegādāties specializētos medicīnas preču vai kompresijas produktu veikalos, kā arī fleboloģijas klīnikās. Protams, var iegādāties kompresijas zeķes arī aptiekās un internetā bez speciālista iesaistes. Tomēr ar šo būtu jāuzmanās. Līdzīgi kā ar uztura bagātinātājiem, ir arī kompresijas zeķes, kuru ražotājs nav izgājis stingras pārbaudes un pierādījis, ka tās nodrošina tādu kompresijas pakāpi, kā tiek solīts. Galu galā var gadīties, ka zeķes ir, bet kompresijas nav.
Kāju garumi un apkārtmēri cilvēkiem būtiski atškiras, tāpēc ir ļoti svarīgi iegādāties atbilstoša izmēra kompresijas zeķes. Šos mērus vislabāk veikt pie asinsvadu ķirurga vai flebologa, vai kompresijas zeķu veikalā (ir veikali, kuri nodrošina precīzu mērīšanu uz vietas). Ja nav vēlmes doties pie speciālistiem, tomēr ir interese par kompresijas zeķēm, uzticamākie zeķu ražotāji savā mājas lapā parasti norāda izmēru tabulu, pēc kuras veicot mērus konkrētās vietās var atrast sev piemērotāko izmēru.
1. Clarke MJ, Broderick C, Hopewell S, Juszczak E, Eisinga A. Compression stockings for preventing deep vein thrombosis in airline passengers. Cochrane Database of Systematic Reviews. 2021;2021(4). doi:10.1002/14651858.CD004002.pub4
2. Saliba-Júnior OA, Rollo HA, Saliba O, Sobreira ML. Positive perception and efficacy of compression stockings for prevention of lower limb edema in pregnant women. J Vasc Bras. 2022;21. doi:10.1590/1677-5449.210101
3. Garcia MG, Roman MG, Davila A, San U, De Quito F, Martin BJ. Lower-Limb Pain and Discomfort. Gregory & Callaghan; 2017.
4. Mota GR, Simim MA de M, Dos Santos IA, Sasaki JE, Marocolo M. Effects of Wearing Compression Stockings on Exercise Performance and Associated Indicators: A Systematic Review. Open Access J Sports Med. 2020;11:29-42. doi:10.2147/OAJSM.S198809
5. Montoye AHK, Mithen AA, Westra HL, Besteman SS, Rider BC. The Effect of Compression Socks on Maximal Exercise Performance and Recovery in Insufficiently Active Adults. Vol 14.; 2021. http://www.intjexersci.com
Hroniska vēnu slimība - drauds ne tikai kāju skaistumam
Ievads
Hroniska vēnu slimība ir viena no biežākajām
saslimšanām pasaulē, kopumā skarot 60-70% cilvēku [
Epidemioloģija
Hroniska vēnu slimība ir
ārkārtīgi izplatīta problēma visa pasaulē, saslimstības ziņā krietni
pārsniedzot perifēro artēriju slimību. Vīriešu vidū slimības izplatība sasniedz
57%, savukārt sievietām izplatība sasniedz 73% [
Svarīgi apzināties, ka vēnu
slimības dabiskā norise ir ilgstoša un progresējoša. Liela apjoma novērojumu
pētījumos konstatēts tas, ka 22% cilvēku ar varikozi
paplašinātām vēnām slimība progresē līdz venozu čūlu
attīstībai. Lielākai daļai cilvēku (57.8 %) 13
gadu laikā vēnu slimība progresēja, turklāt trešdaļai
pacientu nekomplicētas varikozi paplašinātas vēnas
progresēja līdz slimības stadijai, kurā rodas ādas izmaiņas
(C4-C6 slimība) [
Anatomija un fizioloģija
Anatomiski kājas var izšķirt virspusējo, dziļo un perforatoro vēnu sistēmu. Dziļās vēnas atrodas starp muskuļiem un lielākoties pavada artērijas visa garumā no pēdas līdz vēdera dobumam. Dziļās vēnas ir galvenā maģistrāle, pa kuru asinis tiek virzītas no kājām atpakaļ uz sirdi. Virspusējās vēnas savukārt atrodas tuvāk ādai un transportē asinis no virspusējiem audiem uz dziļajām vēnām. Virspusējām vēnām ir nozīmīga loma ķermeņa temperatūras jeb termoregulācijā, tām paplašinoties vai sašaurinoties atkarībā no nepieciešamības (atdot vai aizturēt siltumu). Perforatorās vēnas savieno virspusējo vēnu sistēmu ar dziļajām vēnām.
Svarīgi saprast, ka virspusējās vēnas iedalās divās pamatgrupās – stumbra vēnas un zaru vēnas. Stumbra vēnas atrodas savā saistaudu apvalkā jeb fascijā, un tās ar acīm caur ādu nav saskatāmas. Tās ir lielā un mazā zemādas vēna (V. saphena magna un v. saphena parva), kā arī priekšējā papildvēna (v. saphena accesoria anterior). Savukārt zaru vēnas ir tās, ko redz gan pats cilvēks, gan speciālists ar neapbruņotu aci gadījumā, ja vēnas ir tuvu ādai vai varikozi paplašinātas. Tām nav sava apvalka jeb fascijas un tās lielākoties paplašinās sekundāri atpakaļplūsmai stumbra vēnās. Šajā ziņa var teikt, ka izskats ir maldinošs – visiespaidīgākās vizuālās izmaiņas vēnās ar lieliem ķekarveida paplašinājumiem visbiežāk ir tikai sekas, nevis pamatiemesls. Tāpēc ir nepieciešama ne tikai vizuāla, bet arī ultrasonogrāfiska izmeklēšana kāju vēnām, jo tā ļauj pārliecinoši izvērtēt anatomisko un funkcionālo stāvokli un atrast slimības pamatiemeslus.
Vēnām lielā mērā ir jāstrādā pret gravitāciju, tāpēc ir nepieciešamas struktūras, kas palīdzētu asins plūsmai pareizajā virzienā. Viena no šīm struktūrām ir vārstules. Tās nodrošina to, ka asinis normā plūst virzienā uz sirdi, nevis atpakaļ. Tās aizveras brīdī, kad asinis sāk plūst atpakaļ, tādā veidā kavējot nepareizu kustību venozajā sistēmā. Ja vārstules strādā optimāli, asins plūsma pamatā virzās uz sirdi un venozajā sistēmā kājās spiediens ir salīdzinoši zems, īpaši staigāšanas laikā. Vēl viena nozīmīga struktūra, kas nodrošina šo optimālo plūsmu, ir ikru muskulatūras “pumpis”. Ikru musklatūra apņem dziļās vēnas apakšstilbā un paceles rajonā, un muskuļiem saraujoties asinis no apakšstilbiem tiek “pumpētas” virzienā uz sirdi. Šīs kustības un asins pārvietošanās kombinācijā ar veselu vārstuļu darbību nodrošina optimālu asins plūsmu venozajā sistēmā. Ja kāda no šīm struktūrām (muskulatūras pumpis vai vēnu vārstules) nestrādā optimāli, venozās asinis kājās sāk plūst atpakaļ, prom no sirds. Šādā situācijā venozais spiediens kājās būtiski pieaug gan staigājot, gan atrodoties miera stāvoklī, īpaši stāvot. Ilgstoši palielināts spiediens venozajā sistēmā arī ir centrālais elements hroniskas vēnu slimības un nepietiekamības attīstībā.
Agrāk tika uzskatīts, ka atvilnis jeb reflukss vēnās veidojās tikai virzienā no dziļās uz virspusējo sistēmu (no augšas uz leju) gadījumā, ja vārsules virspusējo vēnu ieplūšanas vietā dziļajā sistēma nefunkcionē. Tomēr bieži redzama situācija, kurā stumbra vēnās refluksa nav, tomēr zaru vēnās reflukss ir vērojams. Tāpēc mūsdienās ir skaidrs, ka atvilnis var sākties gan no stumbra vēnām un izplatīties uz to zariem, gan otrādi – no zaru vēnām un sekojoši izplatīties uz stumbra vēnām (descendējošā jeb lejupejošā versus ascendējošā jeb augšupejošā refluksa attīstības teorija).
Vēnu slimības gadījumā pārmaiņas sākotnēji veidojās virspusējo vēnu sienā un venozajās vārstulēs. Sākotnēji veidojas vārstuļu darības traucējumi kā arī izmaiņas asinsvadu sieniņas kontraktilitātē jeb muskulatūras saraušanās spējās, un tas viss noved pie refluksa jeb atviļņa. Tas savukārt rada venozu hipertensiju jeb palielinātu spiedienu venozajā sistēmā. Sekojoši attīstās asinsvada sieniņas remodelēšanās ar elastīna un kolagēna šķiedru zudumu un sieniņas sacietēšanos jeb fibrozi. Veidojas iekaisums vēnu sieniņās, kurš slimībai progresējot izplatās uz apkārtējiem audiem. Izmainītās vēnas vairs nespēj nodrošināt optimālu asins plūsmu sistēmā, un veidojas varikozes, asins šūnu uzkrāšanās paplašinātajās vēnās, šķidruma un šūnu nonākšana apkārtējos audos, kuros progresējot iekaisumam veidojas hiperpigmentācija (hemoglobīna pigmenta izgulsnēšanās audos), lipodermatoskleroze (zemādas un ādas sacietēšana iekaisuma dēļ) un barošanās taucējumi ādā un zemādas audos, kas smagākos gadījumos noved pie čūlu jeb audu bojājumu izveidošanās. Arī vēnām, kuru diametrs ir mazāks par 1mm ir vārstules, un tieši šo sīko vēnu mazspēja pamatā nosaka ādas un zemādas audu izmaiņas hroniskas vēnu mazspējas gadījumā.
Hroniskas vēnu slimības cēlonis var būt arī sekundārs
– slimības sākas nevis pati no sevis, bet gan kā sekas citai patoloģijai.
Piemēram, venoza hipertensija var attīstīties pēc dziļo vēnu trombozes,
kad dziļajās vēnās tiek bojātas vārstules vai vēnas tiek pilnībā slēgtas ar
trombiem, un sekojoši veidojās atvilnis arī virspusējo vēnu sistēmā. Hroniska
vēnu slimība var veidoties arī ārpus vēnām esošu faktoru ietekmē – vēnas
nospiedums ar audzēju vai citu struktūru, sirds labās puses mazspēja
ar sekojošu venozu hipertensiju, aptaukošanās vai ikru muskulatūras
pumpja mazspēja [
Simptomi un pazīmes
Hroniska vēnu slimība var izpausties kā smaguma vai noguruma, pilnuma sajūta kājās, tūska vai sāpes kājās, īpaši pēc ilgstošas stāvēšanas dienas otrajā pusē. Var novērot niezi vai dedzināšanas sajūtu, krampjus kājās. Hroniskas vēnu slimības izvērtēšanai ir ieviesta CEAP klasifikācijas sistēma. Tās C jeb klīnisko pazīmju sadaļā ir sekojošas kategorijas:
C0 – Nav redzamas vai taustāmas vēnu slimības pazīmes
C1 – Teleangiektāzijas vai retikulārās vēnas
C2 – Varikozas vēnas
C3 – Tūska
C4a – Pigmentācija vai ekzēma
C4b – Lipodermatoskleroze
C4c – Corona phlebectatica
C5 – Sadzijusi venoza čūla
C6 – Šobrīd esoša atvērta venoza čūla
Šīs nav stadijas, kuras secīgi vienu pēc otras iziet visi cilvēki ar hronisku vēnu saslimšanu. Cilvēkam var būt tūska kājā vēnu slimības dēļ (C3), bet nebūt varikozi paplašinātas vēnas (C2). Var būt hiperpigmentācija audos (C4) bez kāju tūskas (C3).
Svarīgi saprast, ka visas šīs kategorijas
C0-C6 var izpausties ar vienādiem simptomiem un simptomi
viennozīmīgi neliecina par venozu hipertensiju un ne vienmēr korelē ar tās
izteiktību. Hroniska vēnu slimība var noritēt bez simptomiem pat
pacientiem, kuriem ir lielas un izplatītas varikozas vēnas (C2) vai ādas
izmaiņas (C4). Arī pretējais stāvoklis ir bieži sastopams – ir hroniskai vēnu
slimībai raksturīgie simptomi, bet nav vērojamas vēnu slimībai raksturīgās
pazīmes (C0). Lai visu vēl vairāk sarežģītu jāsaka, ka vēnu slimībai
raksturīgās sūdzības ir sastopamas arī citu kāju, mugurkaula un arī sistēmisku
saslimšanu gadījumā [
Akūtus notikumus hroniskas vēnu slimības gadījumā novēro salīdzinoši reti, tomēr tās var radīt nozīmīgas problēmas. Var attīstīties virspusējo vēnu tromboze ar izplatību uz dziļo sistēmu. Varikozi paplašinātas vēnas tiek uzskatītas par nelielu, tomēr riska faktoru dziļo vēnu trombozes attīstībā (nevar izšķirt, vai saikne ir cēloniska vai vienkārši pārklājas riska faktori). Var arī attīstīties asiņošana no varikozi paplašinātām vēnām.
Izmeklējumi
Izmeklēšana vienmēr sākas ar anamnēzes ievākšanu, kurā īpaši vērība jāpievērš pacienta sūdzībām, blakus saslimšanām, iepriekšējām trombozēm vai vēnu procedūrām/operācijām anamnēzē. Pacientu jāizmeklē stāvus stāvoklī, lai labāk izvērtētu vizuāli un palpatori hroniskas vēnu slimības klīniskās pazīmes. Vienmēr jāizvērtē, vai cilvēkam nav citi iespējami sūdzību iemesli – mugurkaula, arteriāla, neiroloģiska, kardiāla vai ortopēdiska patoloģija, kas labāk varētu izskaidrot pacienta sūdzības. Nereti vairākas bieži sastopamas patoloģijas gados vecākiem cilvēkiem norit vienlaicīgi, piemēram mugurkala patoloģija, sirds mazspēja, perifēro artēriju un hroniska vēnu slimība. Šajās situācijās īpaši svarīgi apsvērt visu situāciju kopumā, nevis šauri fokusēties tikai uz vēnu patoloģiju.
Pēc sūdzību un pazīmju, kā arī slimību vēstures ievākšanas, seko Duplex ultrasonogrāfijas izmeklēšana, kas ir zelta standarts vēnu slimību izmeklēšanā. Tā arī nekaitīga, lielākoties nesāpīga un viegli panesama izmeklēšana, kura ļauj precīzi izvērtēt kāju artēriju un vēnu (dziļo un virspusējo) anatomisko un funkcionālo stāvokli. Šis izmeklējums palīdz izvērtēt un saprast, cik lielā mērā pacienta sūdzības var izskaidrot ar izmaiņām venozajā vai arteriālajā sistēmā. Izmeklējumu jāveic stāvus stāvoklī un papildus rakstiskam slēdzienam ir jāveic arī grafisks vēnu stāvokļa attēlojums. Šis izmeklējums ļauj arī mērīt vēnu izmērus un plānot labāko ārstēšanu katrā konkrētajā gadījumā.
Citas izmeklējuma metodes, kā datortomogrāfijas vai
magnētiskās rezonanses flebogrāfija, endovenoza venogrāfija vai intravaskulāra
ultrasonogrāfija tiek lietotas daudz retāk un pie konkrētām indikācijām,
piemēram, ja pastāv aizdomas par vēnu patoloģiju mazajā iegurnī vai vēdera
dobumā [
Ārstēšana
Viens no svarīgākajiem faktoriem jebkuras slimības ārstēšanā ir saprast tās dabisko norisi, prognozi un uzstādīt reālistiskas ekspektācijas jeb sagaidāmo rezultātu tās ārstēšanā. Bieži pārpratumi un negācijas rodas tāpēc, ka ārsts vai pacients, vai abi kopā, nesaprot to, ko ārstēšana var nodrošināt un tik pat svarīgi, ko nevar sagaidīt no ārstēšanas. Hroniskas vēnu slimības gadījumā svarīgākais saprast to, ka šo slimību pavisam IZĀRSTĒT NEVAR. Tas nebūt nenozīmē, ka ārstēšana nav nepieciešama vai ka tā nevar drastiski uzlabot cilvēka dzīves kvalitāti un nodrošināt ilgtermiņā labus rezultātus. Tas nozīmē tikai to, ka atkarībā no slimības attīstības pakāpes, sūdzību un pazīmju izteiktības, audu izmaiņām un vēnu funkcijas traucējumiem, ārstēšana būs efektīvāka vai mazāk efektīva, un ar labāku vai sliktāku ilgtermiņa rezultātu.
Laicīgi slimību ārstējot, tā var tik koriģēta daudz labāk, lētāk un nesāpīgāk, savukārt ielaistas slimības gadījumā ārstēšana būs ilgāka, dārgāka, sāpīgāka un ar suboptimālu rezultātu. Cilvēkam ar vienas stumbra vēnas refluksu un sākotnēju zaru vēnu varikozi sasniedzamais ārstēšanas rezultāts krietni atšķirsies no cita pacienta, kuram ir hiperpigmentācija audos, venoza čūla, reflukss gan virspusējās, gan dziļajās vēnās un varikozi mezgli visas kājas garumā. Arī ārstējot slimību kosmētisku iemeslu dēļ jāsaprot, ka ārstētās vēnas var tikt slēgtas un uzsūkties, tomēr jaunas vēnas var veidoties un slimību likvidēt pilnībā nevar.
Konservatīva ārstēšana
Ārstēšanas vienkāršākais paņēmiens ir sākt ar konservatīvu terapiju. Tā sevī ietver fiziskas aktivitātes, kuras uzlabo ikru muskulatūras pumpja darbību, palielina mobilitāti pēdas locītavā un palīdz mazināt lieko svaru. Viss iepriekš minētais uzlabo venozo atteci kājās un var mazināt sūdzības. Papildus tam, var izvairīties no ilgstošas stāvēšanas, veikt regulāras pastaigas, atpūtas laikā pacelt kājas augstāk, mazinot tūskas attīstību. Arvien biežāk aptaukošanās tiek norādītā kā viens no būtiskākajiem faktoriem hroniskas vēnu slimības attīstībā. Līdz ar to liekā svara samazināšana ieņems arvien nozīmīgāku lomu slimības konservatīvā ārstēšanā.
Normāls ķermeņa masas indeks ir 18.5-24.9. Ķermeņa masas indeks korelē ar vēnu slimības simptomu izteiktību. Abdominālā jeb vēdera aptaukošās rada palielinātu spiedienu vēdera dobumā, kā arī palielina venozu spiedienu kājās un traucēt atteci no kāju vēnām. Turklāt liela ķermeņa masa ir saistīta ar sliktu čūlu dzīšanu. Adipoziem cilvēkiem ir lielāks recidivējoša celulīta risks, kurš bojā limfātiskos vadus un rada limfedēmu, kas veicina sekundāru tūsku kājās un pasliktina audu apgādi ar barības vielām. Pacientiem ar aptaukošanos ir būtiski grūtāk uzvilkt kompresijas zeķes. Pētījumā ar pacientiem, kuru ķermeņa masa indeks pārsniedz 40 (nozīmīga aptaukošanās) un kuriem ir ādas izmaiņas (C4-C6 slimība), 61% no tiem netika konstatēts reflukss vēnās ultrasonogrāfijas laikā (tātad vēnas funkcionē labi). Citā pētījumā pacienti, kuriem izdevās samazināt ķermeņa masas indeksu, uzrādīta būtisku vēnu simptomu uzlabošanos bez nekādas citas specializētas vēnu ārstēšanas. Tas liecina, ka lielai daļai šo pacientu slimības pamatā ir aptaukošanās, nevis slikti funkcionējošas vēnas, un ārstēšanas pamatā racionāli ir koncentrēties uz svara samazināšanu.
Kompresijas terapija
Kompresijas terapija ir konservatīvās ārstēšanas stūrakmens. Visiem pacientiem ar simptomātisku hronisku vēnu slimību, kā arī pacientiem ar tūsku un ādas izmaiņām, sevišķi pacientiem ar venozām čūlām, ir rekomendēta kompresijas terapija. Latvijā visbiežāk tiek lietotas kompresijas zeķes un kompresijas saites, tomēr ir pieejamas arī kompresijas apģērbs un pneimatiskās kompresijas ierīces. Garās kompresijas zeķes praksē lieto pacientiem ar visas kājas tūsku sekundāras limfostāzes dēļ (piemēram pēc plašas dziļo vēnu trombozes ar posttrombotisko sindromu), pie virspusējo vēnu trombozes virs ceļa locītavas vai pēc vēnu skleroterapijas vai lāzeroperācijām. Pārējos gadījumos lieto īsās kompresijas zeķes līdz ceļa locītavai. Atkarībā no sūdzībām un klīniskās situācijas tiek piemērota atbilstoša kompresijas pakāpe, ko nosaka speciālists pēc sūdzību izvērtēšanas un izmeklēšanas ar Duplex ultrasonogrāfiju. Pirms uzsākt kompresijas terapiju, svarīgi izvērtēt tādas kontraindikācijas, kā smaga perifēro artēriju slimība, hroniska sirds mazspēja IV, smaga diabēta neiropātija ar jušanas traucējumiem pēdās un citas. Lielākoties kompresijas terapija ir labi panesama un ir rekomendējama lielākai daļai pacientu ar hronisku vēnu slimību, tomēr līdzestības rādītāji ir zemi. Tas saistāms ar to, ka kompresijas zeķes var būt grūti uzvelkamas un ikdienā lietojamas, īpaši gados vecākiem cilvēkiem ar kustību traucējumiem.
Kompresijas terapijai jābūt gradētai ar
augstāku spiedienu potītes un zemāku ceļa rajonā. Kompresijas zeķes būtiski
nemazina spiedienu vēnās stāvot, jo zeķes parasti nodroši spiedienu <40mmHg,
tomēr virspusējās vēnās stāvus stāvoklī spiediens var pārsniedz 90mmHg. Tomēr
kompresijas terapija palīdz novērst audu uzpilnīšanos ar šķidrumu
un mazināt iekaisumu audos. Ir konstatēts zemāks iekaisuma
mediatoru līmenis čūlās, lietojot kompresijas terapiju [
Neatkarīgi no tūskas iemesla, hroniska tūska ir riska
faktors recidivējošam ādas iekaisumam jeb celulītam, un kompresijas terapija
efektīvi samazina arī atkārtota celulīta risku [
Farmakoloģiska ārstēšana
Ārstēšana ar medikamentiem, kurus sauc par
venoaktīvajām zālēm, var samazināt hroniskas vēnu saslimšanas radītās sūdzības.
Tas, cik nozīmīgs ir šis uzlabojums, vēl ir neatbildēts jautājums. To darbības
mehānisms ir samazināt kapilāru caurlaidību, mazināt iekaisuma reakciju un
uzlabot vēnu sieniņu tonusu. Eiropas asinsvadu ķirurģijas vadlīnijās tiek
rekomendēta venoaktīvo medikamentu terapija pacientiem ar hronisku venozu
nepietiekamību, kuriem netiek plānota ķirurģiska vai endovaskulāra
ārstēšana, kuri gaida šādu ārstēšanu vai kuriem saglabājas sūdzības vai tūska
pēc ārstēšanas [
Ķirurģiska vai endovaskulāra ārstēšana
Pacientiem ar Duplex ultrasonogrāfijā konstatētu vēnu vārstuļu nepietiekamību un hroniskas vēnu slimības simptomiem un pazīmēm ir iespējams palīdzēt ar vēnu procedūrām, tādā veidā būtiski uzlabojot dzīves kvalitāti. Šāds uzlabojums un pat izmaksu efektivitāte salīdzinājumā ar kompresijas terapiju pierādīta arī pacientiem, kuriem nav ādas izmaiņu (C4-C6 slimība), bet ir tikai sūdzības un varikozas vēnas (C2). Salīdzinot ar kompresijas zeķu terapiju un fiziskām aktivitātēm, pacientiem ar simptomātiskām varikozām vēnām ārstēšana ar endovenozām metodēm (piemēram, lāzerablācija vai radiofrekvences ablācija) nodrošina labāku rezultātu un ilgtermiņā ir lētāka par konservatīvu terapiju, turklāt arī dod būtiskāku dzīves kvalitātes uzlabojumu.
Pacientiem ar hronisku venozu nepietiekamību un
sūdzībām par tūsku (C3) obligāti jāizslēdz citi tūskas iemesli,
pirms tiek veikta ārstēšana ar endovenozām procedūrām. Savukārt tiem, kuriem
jau izveidojušās ādas izmaiņas (pigmentācija,
lipodermatoskleroze, čūlas jeb C4-C6 slimība) un ir konstatēta vēnu
nepietiekamība, stingri ieteicama vēnu ablācijas procedūra [
Runājot par procedūras izvēli stumbra vēnu nepietiekamības gadījumā, mūsdienās priekšroka dodama endovenozai lāzerprocedūrai vai radiofrekvences ablācijai, nevis vaļējai vēnu operācijai vai putu skleroterapijai. Endovenozās procedūras nodrošina >90% efektīvitāti vēnas slēgšanās ziņā gadu pēc procedūras. Tomēr arī pēc šīm, augsti efektīvajām ārstēšanas metodēm, ir iespējami recidīvi. Svarīgi saprast, ka vēnu ārstēšana ar procedūru var būt efektīva, bet tā pilnībā neizslēdz jaunu vēnu veidošanās vai esošo vēnu palielināšanās risku nākotnē.
Pēc procedūras norise
Pēc vēnu operācijām un procedūrām tiek rekomendēts nēsāt
kompresijas zeķes, lai gan nesen veikti pētījumi sāk apšaubīt
šādas prakses nepieciešamību [
Visiem pacientiem, kuriem tiek veikta invazīva vēnu
ārstēšana, tiek rekomendēts apsvērt nepieciešamību lietot
medikamentus trombu profilaksei. Šī nepieciešamība tiek izvērtēta katram
pacientam individuāli. Visiem pacientiem 1-4 nedēļas pēc vēnu operācijām
un procedūrām tiek rekomentēta kontroles ultrasonogrāfija [
Pēc stumbra vēnu ārstēšanas, ja nepieciešams, kontroles periodā laikā var tikt lemts par zaru vēnu ārstēšanu, ja tas nav veikts primārās procedūras laikā. Zaru vēnām var tikt veikta flebektomija (zaru izņemšana vietējā anestēzijā ar speciālu instrumentu palīdzību) vai putu skleroterapija (medikamenta ievade zaru vēnās ultrasonogrāfijas kontrolē). Abas metodes ir pieņemamas un metodes izvēle ir atkarīga no katra konkrētā cilvēka vēlmēm un situācijas.
Retikulāro vēnu un teleangiektāziju ārstēšanas zelta standarts ir skleroterapija. Svarīgi saprast, ka ar vienu skleroterapijas sesiju var nepietikt, lai ārstētu visas vizuāli traucējošās vēnas. Turklāt vienmēr svarīgi pacientu informēt, ka jaunas vēnas var parādīties arī pēc procedūras un skleroterapiju var nākties atkārtot pēc laika, lai slēgtu vizuāli traucējošās no jauna radušās vēnas. Pēc skleroterapijas stingri rekomendēs izvairīties no tiešas saules staru iedarbības ārstēto vēnu zonās, lai izvairītos no pigmentācijas.
1. Attaran RR, Carr JG. Chronic Venous Disease of the Lower Extremities: A State-of-the Art Review. Journal of the Society for Cardiovascular Angiography and Interventions. 2023;2(1). doi:10.1016/j.jscai.2022.100538
2. Ortega MA, Fraile-Martínez O, García-Montero C, et al. Understanding chronic venous disease: A critical overview of its pathophysiology and medical management. J Clin Med. 2021;10(15). doi:10.3390/jcm10153239
3. De Maeseneer MG, Kakkos SK, Aherne T, et al. Editor’s Choice – European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs. European Journal of Vascular and Endovascular Surgery. 2022;63(2):184-267. doi:10.1016/j.ejvs.2021.12.024
4. Davies AH. The Seriousness of Chronic Venous Disease: A Review of Real-World Evidence. Published online 2019. doi:10.6084/m9.figshare.7599155
5. Lee AJ, Robertson LA, Boghossian SM, et al. Progression of varicose veins and chronic venous insufficiency in the general population in the Edinburgh Vein Study. J Vasc Surg Venous Lymphat Disord. 2015;3(1):18-26. doi:10.1016/j.jvsv.2014.09.008
6. Hu H, Wang J, Wu Z, Liu Y, Ma Y, Zhao J. No Benefit of Wearing Compression Stockings after Endovenous Thermal Ablation of Varicose Veins: A Systematic Review and Meta-Analysis. European Journal of Vascular and Endovascular Surgery. 2022;63(1):103-111. doi:10.1016/j.ejvs.2021.09.034
Izplatītākā artēriju saslimšana – ateroskleroze. Lēna un bez žēlastības
Ateroskleroze ir hroniska artēriju iekaisuma slimība, kura izraisa tauku un kalcija izgulsnēšanos artērijās. Lielākoties tā sākas pusaudžu vecumā. Ateroskleroze ir iesaistīta vismaz 50 % no visiem nāves gadījumumiem Rietumu pasaulē [1]. Tā progresē lēni, bet neatlaidīgi un gadu laikā sašaurina artērijas, palielinot dažādu nevēlamu notikumu risku - infarkta, insulta, gangrēnas.
Ņemot vērā slimības lēno norisi, galvenais riska faktors aterosklerozes attīstībā ir cilvēka vecums. Tomēr to cilvēks nevar ietekmēt un modificēt. Savukārt faktori, kuri cēloniski saistāmi ar aterosklerozi un kurus cilvēks var ietekmēt, ir palielināts zema blīvuma lipoproteīnu holesterīns, asinsspiediens, smēķēšana, cukura diabēts. Papildus riska faktori ir sēdošs dzīvesveids, aptaukošanās, fiziskās aktivitātes trūkums un uzturs ar augstu piesātināto tauku un transtauku saturu [1]. Šai slimībai raksturīgās izmaiņas mikroskopiskā līmenī redzamas lielākajai daļai cilvēku virs 12–13 gadu vecuma, tāpēc izpratne par to, kā šī slimība norit un kā to palēlināt, noderēs visiem [2].
Slimība progresijas ziņā var krietni atšķirties starp indivīdiem, arī viena indivīda dažādās artērijās. Lipīdiem uzkrājoties artērijas iekšējā slānī, tie tiek oksidēti un rada iekaisuma reakciju, kuras rezultātā asinsvada sieniņā sāk uzkrāties ne tikai lipīdi, bet arī iekaisuma šūnas un mirušo šūnu materiāls. Tas parasti notiek 20–30 gadu vecumā.
Šādi slimība progresē no tauku "strīpas" par aterosklerotisko pangu jeb plātni, kura sākotnēji uzkrājas artērijas sienā un nerada plūsmas traucējumus. Tomēr procesam progresējot un iekaisuma reakcijai kļūstot nekontrolētai un pārāk aktīvai, artērijas sieniņa vairs nespēj uzkrāt visu šo materiālu un tas sāk izplesties uz caurplūstošo virsmu, radot artērijas sašaurinājumu [2, 3].
Plātnē papildus lipīdiem un iekaisuma šūnām izplatās arī saistaudi un muskuļšūnas, veidojot sarežģītas uzbūves dinamisku struktūru, kura lēni progresē un parasti nerada nozīmīgus draudus veselībai līdz 50 gadu vecumam. Tomēr visu šo laiku slimība progresē un rada priekšnosacījumus tam, lai galu galā sašaurinātu vai slēgtu artērijas dažādos dzīvībai un veselībai svarīgos orgānos - sirdī, galvas smadzenēs, kājās, nierēs un citos orgānos.
Tāpēc bieži ārstēšana ir vērsta nevis uz artērijas paplašināšanu, bet gan aterosklerotiskās plātnes stabilizēšanu ar medikamentu palīdzību. Sirds artēriju sašaurinājumu gadījumā var rasties sāpes krūtīs vai elpas trūkums, īpaši pie slodzes. Sūdzības parasti rada sašaurinājumi (>70 %), tomēr arī mazākas pakāpes sašaurinājumi var plīst un radīt dzīvībai bīstamas sekas.
Iepriekš minētais vēlreiz norāda uz to, ka pēc sūdzībām vien slimību agrīni diagnosticēt vai paredzēt tās norisi nav iespējams [3, 4]. Turklāt daļai pacientu pirmā sirds jeb koronāro artēriju slimības izpausme ir infarkts vai pat pēkšņa kardiāla nāve.
Arī miega artēriju sašaurinājumu gadījumā var rasties insults vai tam līdzīgi notikumi, kā dēļ ir svarīgi ārstēt nozīmīgus miega artēriju sašaurinājumus (>50 %) arī ķirurģiski, ja tie norit simptomātiski. Miega artēriju sašaurinājumi izraisa apmēram 20 % no visiem išēmiskajiem insultiem [5]. Par simptomātisku miega artēriju slimību uzskata situāciju, kurā cilvēkam ir sašaurinājums kādā no iekšējām miega artērijām un tajā pašā smadzeņu pusē attīstījies insults, tranzitora išēmiska lēkme vai amaurosis fugax – pēkšņs un pārejošs redzes zudums vienā acī [6].
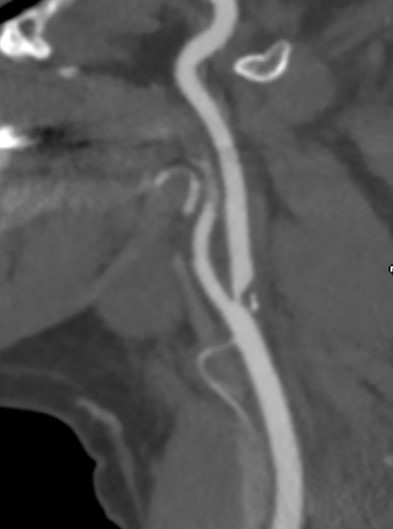
Tādi simptomi kā troksnis ausīs, galvas sāpes, reibonis vai līdzsvara traucējumi nav specifiski simptomi miega artēriju slimībai.
Tomēr kāju artēriju sašaurinājumi var radīt arī atipiskas sāpes kājas, kā arī sāpes sēžas muskulatūrā, sāpes miera stāvoklī un naktīs, kā arī čūlu veidošanos pirkstos, pēdās un apakšstilbos. Galējā stadijā sašaurinājumi kāju artērijās var radīt kājas gangrēnu, kura nereti beidzās ar gangrenozās daļas noņemšanu jeb amputāciju.
Avoti
- Pahwa R, Jialal I. Atherosclerosis. [Updated 2023 Aug 8]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024. https://www.ncbi.nlm.nih.gov/books/NBK507799/
- Insull W Jr. The pathology of atherosclerosis: plaque development and plaque responses to medical treatment. Am J Med. 2009;122(1 Suppl):S3-S14. doi:10.1016/j.amjmed.2008.10.013
-
Jebari-Benslaiman S, Galicia-García U, Larrea-Sebal A, et al. Pathophysiology of Atherosclerosis. Int J Mol Sci. 2022;23(6):3346. Published 2022 Mar 20. doi:10.3390/ijms23063346
-
Mushenkova NV, Summerhill VI, Zhang D, Romanenko EB, Grechko AV, Orekhov AN. Current Advances in the Diagnostic Imaging of Atherosclerosis: Insights into the Pathophysiology of Vulnerable Plaque. Int J Mol Sci. 2020;21(8):2992. Published 2020 Apr 23. doi:10.3390/ijms21082992
-
Arasu R, Arasu A, Muller J. Carotid artery stenosis: An approach to its diagnosis and management. Aust J Gen Pract. 2021;50(11):821-825. doi:10.31128/AJGP-10-20-5664
-
Tadi P, Najem K, Margolin E. Amaurosis Fugax. [Updated 2023 Aug 7]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK470528/
